1. STATO EPILETTICO: QUADRO GENERALE
1.1 Definizione
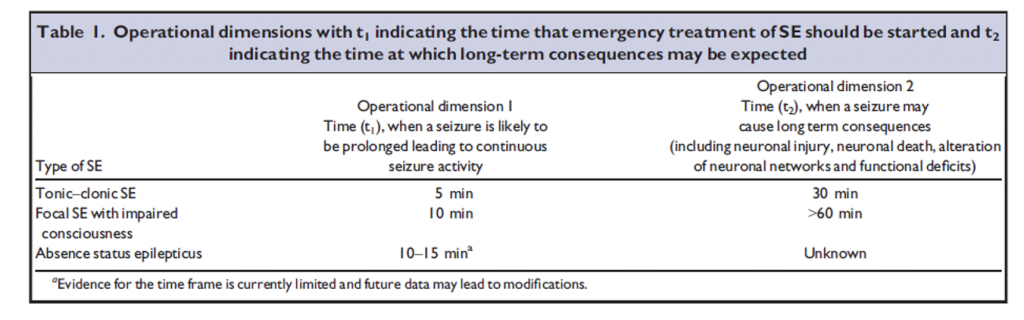
Secondo la definizione data dall’ “ILAE Task Force on Classification of Status Epilepticus” lo STATO EPILETTICO è “una condizione determinata dall’inefficacia dei meccanismi responsabili dell’interruzione delle crisi o dall’avvio di meccanismi che provocano crisi di abnorme durata (T1). E’ una condizione che puo’ avere conseguenze a lungo termine come morte neuronale, danno neuronale e alterazione di reti neuronali, dipendente da tipo e durata delle crisi (T2)”.
Questa definizione non può prescindere dal concetto di durata, infatti vengono ritenuti fondamentali 2 punti
- T1: indica il tempo ritenuto necessario per iniziare il trattamento
- T2: s’intende il tempo entro il quale è auspicabile che sia possibile ottenere un completo controllo delle crisi ovvero il tempo di attività convulsiva continua oltre il quale vi è il rischio di conseguenze a lungo termine.
Questa dimensione temporale è stata introdotta in quanto i tempi e le modalità di intervento cambiano a seconda del tipo di stato epilettico come è possibile vedere dalla seguente tabella.
Si può porre diagnosi di stato epilettico in due diverse condizioni:
- Manifestazioni epilettiche continue che abbiano una durata superiore a 20-30 minuti o due o piu crisi in 30 minuti senza completo recupero neurologico intercritico.
- Manifestazioni convulsive generalizzate continue si ritiene che la diagnosi di stato possa essere fatta anche solo dopo 5-10 minuti senza posticipare inutilmente l’inizio del trattamento.
Esiste, inoltre, un sistema di classificazione diagnostica del SE, con il fine di fornire un quadro complessivo per la diagnosi clinica, l’indagine e gli approcci terapeutici per ogni paziente.
Tale sistema si basa su quattro assi:
(1) semiologia;
(2) eziologia;
(3) correlati elettroencefalografici (EEG);
(4) età.
ASSE: 1 SEMEIOLOGIA DELLO SE
L’asse 1 (semiologia) elenca diverse forme di SE suddivise in quelle con sistemi motori prominenti, quelle senza sistemi motori prominenti e condizioni attualmente indeterminate (come stati confusionali acuti con pattern EEG epilettiformi).
- Con preminenti sintomi motori
- Convulsivo generalizzato
- Mioclonico
- Focale tonico
- Ipercinetico
- Senza preminenti sintomi motori
- Non convulsivo nei pazienti in coma
- Non convulsivo senza coma
ASSE 2: EZIOLOGIA
L’asse 2 (eziologia) è suddiviso in sottocategorie di cause note e sconosciute.
–EZIOLOGIA NOTA
(remota, progressiva) nell’ambito di sindromi epilettiche definite
–EZIOLOGIA SCONOSCIUTA
(Proposta del gruppo di studio per epilessia della Societa Italiana di
Neurologia:
–SE in pazienti con storia nota di epilessia
• Con fattori scatenanti
• Come parte integrante di alcune sindromi epilettiche
–SE in pazienti con storia nota o non nota di epilessia (acuta, remota,
progressiva)
–SE eziologia non nota (criptogenici))
ASSE 3: CARATTERISTICHE EEG
L’asse 3 (correlati EEG) adotta le ultime raccomandazioni dei pannelli di consenso per utilizzare i seguenti descrittori per l’EEG: nome del pattern, morfologia, localizzazione, caratteristiche temporali, modulazione e effetto dell’intervento.
ASSE 4: ETA’
Infine, l’asse 4 divide i gruppi di età in neonatale, infanzia, infanzia tardiva, adolescenza e età adulta, e anziani.
Lo STATO EPILETTICO REFRATTARIO (RSE) è definito come uno stato epilettico con durata maggiore di 60 minuti senza un ritorno allo stato di coscienza basale oppure che non risponde ai trattamenti di prima e seconda linea. In termini pratici, la seconda definizione è più frequentemente utilizzata.
Attualmente, non ci sono dati sufficienti per stabilire una strategia di gestione standardizzata per lo RSE. Ciò comporta variazioni negli approcci terapeutiche e nella scelta degli obiettivi terapeutici. Di conseguenza, circa il 15%-35% dei pazienti con RSE non raggiunge la risposta desiderata al trattamento e può evolvere in uno stato epilettico super-refrattario (SRSE).
Lo STATO EPILETTICO SUPER-REFRATTARIO (SRSE) è definito come uno stato epilettico che persiste per 24 ore o più nonostante il trattamento anestetico o che si ripresenta durante un tentativo di ridurre il regime anestetico.
Il termine “super-refrattario” è stato utilizzato per la prima volta nel Terzo Colloquio di Londra-Innsbruck sullo status epilepticus, tenutosi a Oxford dal 7 al 9 aprile 2011.
1.2 Patofisiologia
Perché si instaura lo status epilettico e perché diventa refrattario-superrefrattario?
A livello cellulare, una delle scoperte più interessanti riguarda lo stato altamente dinamico dei recettori sulla superficie degli assoni. Questi ultimi si spostano lungo la membrana assonale, vengono internalizzati ed esternalizzati. Il “receptor trafficking” si intensifica durante lo stato epilettico e l’effetto complessivo è una riduzione del numero di recettori del GABA nelle cellule neuronali del focus epilettogeno e in quelle coinvolte nella propagazione della scarica epilettogena. Dato che il GABA è il principale trasmettitore inibitorio, questa riduzione recettoriale potrebbe causare una riduzione dell’attività GABAergica e di conseguenza potrebbe determinare uno stato epilettico persistente. La downregulation dei recettori GABAergici potrebbe essere motivo per il quale la risposta alle benzodiazepine è progressivamente ridotta e inefficace nel controllo delle crisi epilettiche man mano che lo stato epilettico si prolunga.
Inoltre, il numero di recettori glutaminergici sulla superficie cellulare aumenta e sembra che la riduzione della densità dei recettori GABA sia correlata all’attivazione dei sistemi recettoriali glutaminergici. Perché ciò accada non è noto e dal punto di vista dell’epilessia è certamente disadattivo. L’ambiente ionico extracellulare, che può modificarsi nello stato epilettico, può essere un fattore importante nel perpetuare le crisi epilettiche, e le correnti normalmente inibitorie mediate dal GABA possono diventare eccitatorie con cambiamenti nelle concentrazioni di cloruro extracellulare.
Anche altri eventi cellulari potrebbero essere importanti nell’instaurarsi dello stato epilettico. L’insufficienza mitocondriale potrebbe essere una delle ragioni del fallimento dei meccanismi di cessazione delle crisi ed il danno cellulare e i processi mitocondriali sono coinvolti nella necrosi cellulare e nell’apoptosi. Altri meccanismi coinvolti potrebbero essere l’instaurarsi di processi infiammatori ed il leakage della barriera emato-encefalica. Questo potrebbe spiegare i benefici degli steroidi nella terapia dello stato epilettico.
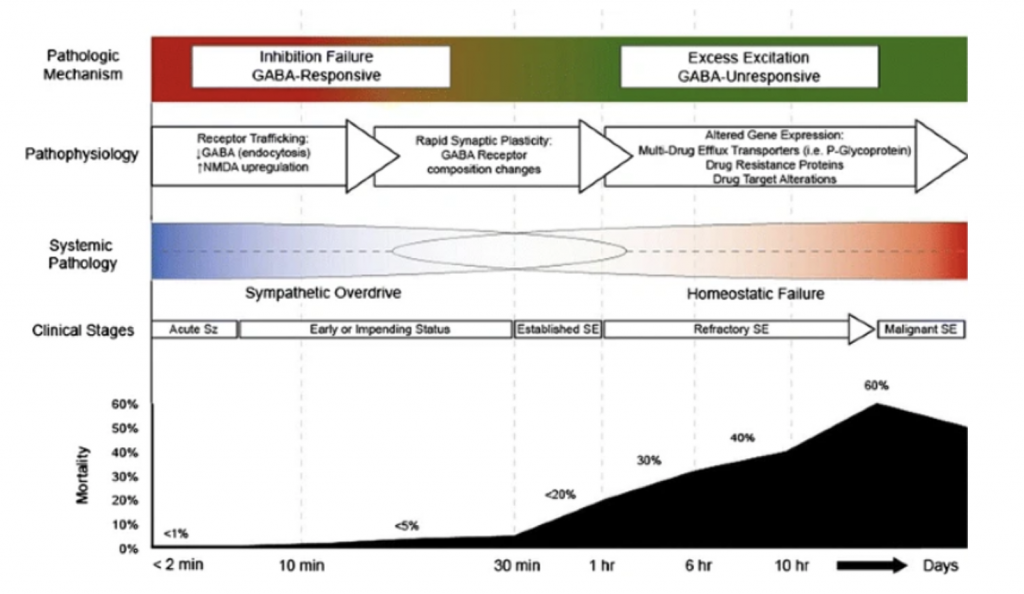
Nessun meccanismo genetico è stato identificato per spiegare lo stato epilettico, nonostante sia chiaro che si verificano importanti cambiamenti nell’espressione genica entro pochi minuti dall’inizio stato epilettico.
Un’altra ipotesi è che lo stato epilettico deriva da un fallimento nella sincronizzazione dell’attività convulsiva, e che la mancanza di sincronia impedisce in qualche modo la cessazione delle crisi epilettiche.
1.3 Danno cerebrale indotto dallo stato epilettico
E’ stato ipotizzato che il processo iniziale che causa la morte cellulare sia l’eccitotossicità. L’iperattività recettoriale glutammatergica provoca l’afflusso di calcio nelle cellule che innesca una cascata di processi dannosi che portano alla necrosi o all’apoptosi, tra cui disfunzione mitocondriale, stress ossidativo, rilascio di neurotrofine e neuroormoni, reazioni infiammatorie, rimodellamento dendritico, neuromodulazione, immunosoppressione e attivazione di diverse vie di segnalazione molecolare che mediano l’apoptosi. A lungo termine, si verficano cambiamenti strutturali ed istologici come la neurogenesi e angiogenesi.
Per prevenire l’eccitotossicità, si pensava che tutta l’attività elettrografica dovesse essere soppressa e quindi si raccomandava solitamente di somministrare l’anestesia a una dose che determinasse un pattern di burst suppression. Questo concetto è stato rivisto negli ultimi anni e manca un consenso riguardo all’endpoint terapeutico ottimale per il trattamento della RSE/SRSE (attualmente si tende a considerare come endpoint dell’EEG non un pattern di burst suppression, ma un rallentamento diffuso e la presenza di attività beta).
Per prevenire le conseguenze della cascata di eccitotossicità sono state suggerite numerose strategie neuroprotettive, e alcune sono state prese in considerazione nella terapia (ad esempio, ipotermia, barbiturici, steroidi e ketamina).
1.4 Epidemiologia
L’incidenza annuale dello stato epilettico (SE) è di circa 20-40/100.000. L’RSE rappresenta circa 1/3 e lo SRSE per 1/20 degli episodi SE. Circa la metà dei pazienti con SE ha una diagnosi precedentemente nota di epilessia
Le eziologie dell’SE sono molto eterogenee. Nei paesi industrializzati le cause più frequenti di SE sono le malattie cerebrovascolari, i tumori cerebrali primari o metastatici, i traumi cranici, i disturbi tossico-metabolici, e l’encefalopatia anossico-ischemica. Nei paesi a reddito medio-basso le cause più frequente di SE sono le infezioni in età infantile. Negli ultimi decenni è stata rivolta una crescente attenzione all’eziologia autoimmune e paraneoplastica, possibili cause di stato epilettico di nuova insorgenza (NORSE).
Mentre negli adulti, fattori genetici (compresi mitocondriali) sono rari, questi possono avere una rilevanza molto maggiore nei neonati e nei lattanti, insieme a disturbi congeniti del metabolismo.
1.5 Outcome e mortalità
Gli effetti avversi dell’RSE/SRSE sono classificati in:
- A breve termine (durante il ricovero o entro 30 giorni dall’inizio dello status epilettico): generalmente complicanze dovute a processi fisiopatologici aberranti che spesso vengono avviati nel tentativo di controllare la crisi prolungata e/o complicanze derivanti dal trattamento e da cure intensive prolungate)
- A lungo termine (morbilità e mortalità)
La mortalità ad un anno in pazienti adulti con stato epilettico refrattario trattati in unità di terapia intensiva è associata con l’età avanzata ed una minore autonomia funzionale premorbosa.
Nella popolazione pediatrica la RSE è associata a una mortalità nel 11%-44% dei pazienti e a deficit neurologici a lungo termine nel 25%-100% dei sopravvissuti (incidenza relativamente più elevata nei neonati).
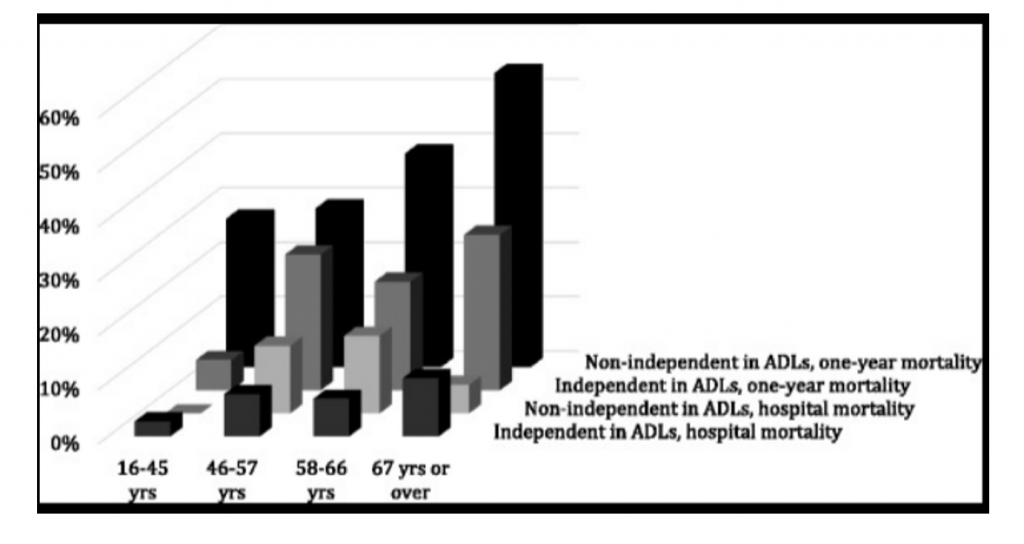
Esistono diversi score prognostici utili per valutare la severità dell’SE:
- STESS (Status Epilepticus Severity Score): 4 variabili cliniche quali lo stato di coscienza, il tipo di crisi, l’età e la precedente diagnosi di epilessia
- EMSE-EAC (Epidemiology-based Mortality Score in Status Epilepticus – Etiology, Age, level of Consciousness)
- EMSE-EACE (EMSE – Etiology, Age, level of Consciousness, EEG): valore prognostico più accurato in quanto tiene in considerazione l’EEG, inoltre utile anche per la valutazione dell’outcome funzionale
- ENDIT (Encephalitis, nonconvulsive status epilepticus, Diazepam resistance, Imaging abnormalities, Tracheal intubation)
- ACD score (Age at onset, level of Consciousness at admission, and Duration of SE)
Questi punteggi possono essere utili nel supportare le decisioni cliniche offrendo una preziosa panoramica della situazione clinica complessiva, ma non dovrebbero mai essere considerati l’unico criterio. In particolare l’EEG deve essere interpretato in correlazione con il contesto clinico e l’eventuale eziologia dello stato epilettico. Inoltre, sono stati sviluppati per guidare il clinico all’inizio dello status epilettico, non durante il suo corso.
Per il futuro, sarebbe auspicabile elaborare punteggi che possano essere calcolati giornalmente, al fine di fornire al medico informazioni utili sull’evoluzione clinica del paziente e sul rischio di mortalità, consentendo così una stratificazione del rischio e strategie di trattamento personalizzate durante il corso dello status epilettico. La prospettiva futura è quella delle indagini prognostiche multimodali che prendano in considerazione i “big data” e le tecniche di machine learning che possano integrare biomarkers clinici, genetici, epigenetici, metabolici, infiammatori e strutturali. Ciò permetterebbe di prendere in considerazione ulteriori dati riguardanti lo stato clinico globale del paziente per determinare l’outcome clinico e sviluppare raccomandazioni terapeutiche più efficaci. I fattori da valutare sono molteplici, ad esempio la stessa durata del coma terapeutico potrebbe essere rimessa in discussione (Muhlhofer et al. hanno suggerito che una più breve durata del coma terapeutico potrebbe essere più efficace e sicura di quella attualmente raccomandata di circa 24-48 ore).
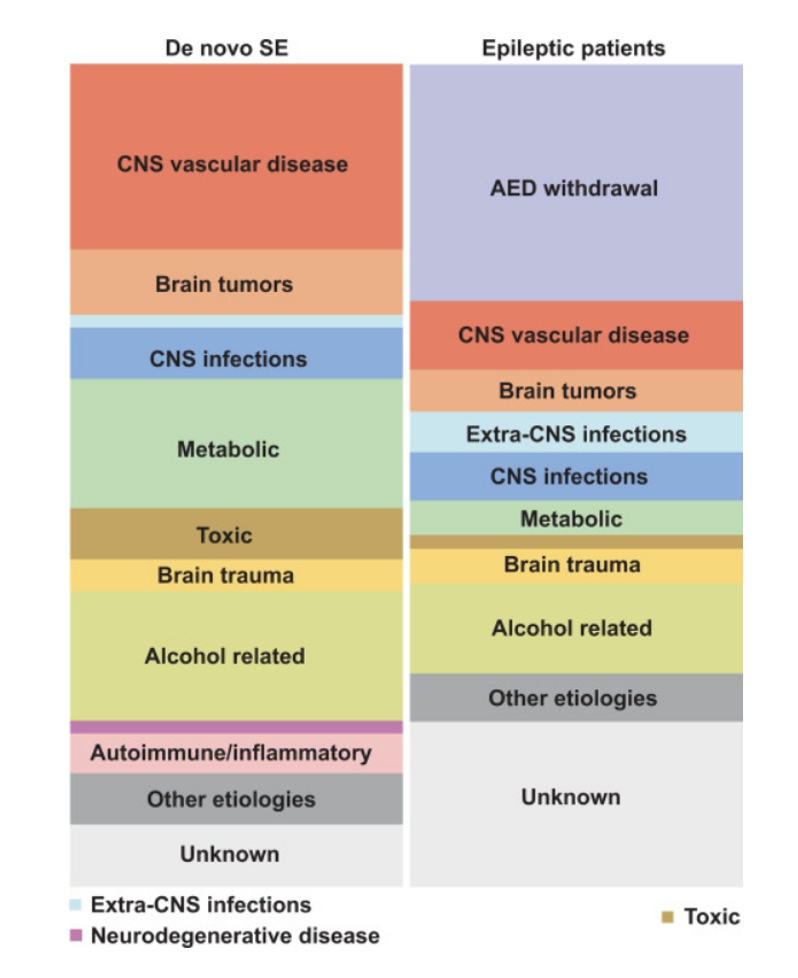
1.6 Eziologia
L’eziologia dello stato epilettico svolge un ruolo cruciale nella prognosi funzionale del paziente e, in quasi la metà dei casi, giustifica un trattamento specifico per arrestare la progressione della condizione. Pertanto, individuare e affrontare la causa sottostante del SE rappresenta una priorità fondamentale nella gestione di questa patologia. Tuttavia, identificare l’eziologia può rivelarsi complesso a causa della varietà di cause acute e remote, che possono essere anche multiple e correlate tra loro.
Prima di tutto bisogna distinguere due diverse entità cliniche:
- Lo stato epilettico refrattario in pazienti con diagnosi di epilessia nota
- NORSE o stato epilettico refrattario di nuova insorgenza, senza una chiara causa strutturale, tossica o metabolica in pazienti senza precedente diagnosi di epilessia. Il NORSE è una presentazione clinica, non una specifica diagnosi.
Stato epilettico in pazienti con diagnosi di epilessia nota –> Frequentemente correlato alla terapia anticrisi, in particolare alla mancanza di aderenza alla terapia, alla dose insufficiente e all’ interazione con altri farmaci. Altri comuni scatenanti dello stato epilettico includono malattie intercorrenti e l’esposizione a un trigger noto (ad esempio, privazione del sonno in alcune sindromi epilettiche generalizzate idiopatiche).
Stato epilettico in un paziente senza precedenti episodi di crisi epilettiche –> qualsiasi patologia che può scatenare una crisi epilettica acuta sintomatica può causare uno stato epilettico (SE), che può progredire verso uno stato epilettico refrattario o super-refrattario. Es. infezioni neurologiche e sistemiche, eventi vascolari acuti, lesioni traumatiche al cervello e encefalopatie di natura immune, metabolica o tossica. Nella popolazione pediatrica, le crisi febbrili prolungate costituiscono il sottogruppo eziologico più comune (fino al 35% di tutti gli episodi di stato epilettico).
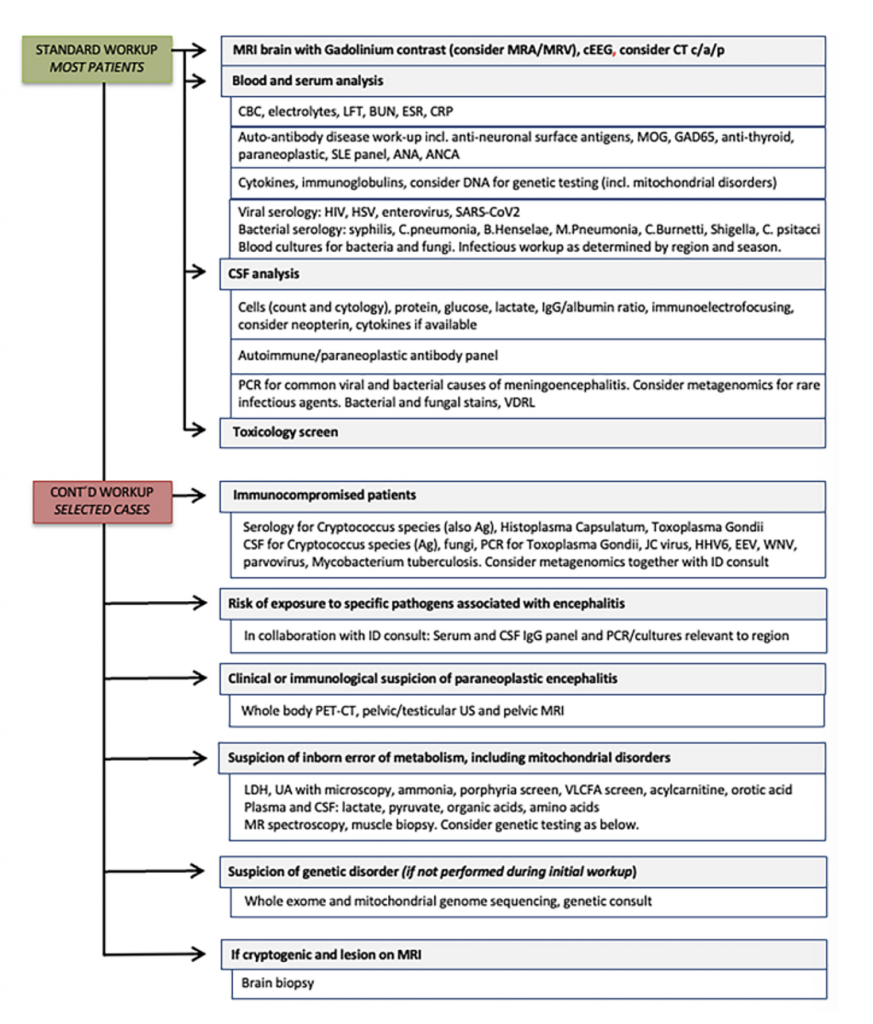
Per quanto riguarda il NORSE, per condurre una valutazione eziologica efficace nelle prime 24 ore, è importante seguire un approccio metodico che includa i seguenti passaggi:
- E’ raccomandato di iniziare il protocollo terapeutico dello SE,
- Raccogliere un’anamnesi accurata. Si raccomanda di valutare storia di immunosoppressione, farmacologica, recenti vaccinazioni, viaggi, esposizione ad animali, patogeni o tossine.
- Considerare il trattamento per possibile encefalite HSV,
- Triage per appropriato supporto cardiopolmonare,
- MRI encefalo con e senza mdc, eventuale MRA e MRV,
- Iniziare monitoraggio EEG, analisi sierologiche (www.norseinstitute.org).
La sindrome dell’epilessia correlata a infezioni febbrili (FIRES) è considerata una sottocategoria di NORSE. La definizione FIRES è applicabile a qualsiasi età e richiede un’infezione febbrile precedente che inizia tra 2 settimane e 24 ore prima dell’inizio dello stato epilettico refrattario (la presenza di febbre all’inizio dello stato epilettico non è un criterio definitorio). Le infezioni sono l’eziologia più prevalente del NORSE pediatrico.
La tabella di seguito fornisce un approccio pratico per condurre una valutazione eziologica completa e mirata del SE criptogenico.
1.7 Monitoraggio EEG
La principale utilità del monitoraggio EEG è valutare l’insorgenza di crisi epilettiche subcliniche o NCSE (Non-Convulsive Status Epilepticus). Pertanto, la raccomandazione principale è quella di iniziare il monitoraggio EEG continuo entro 1 ora dallo stato epilettico e di continuarlo per almeno 24-48 ore, spesso più a lungo in presenza di alterazione della coscienza.
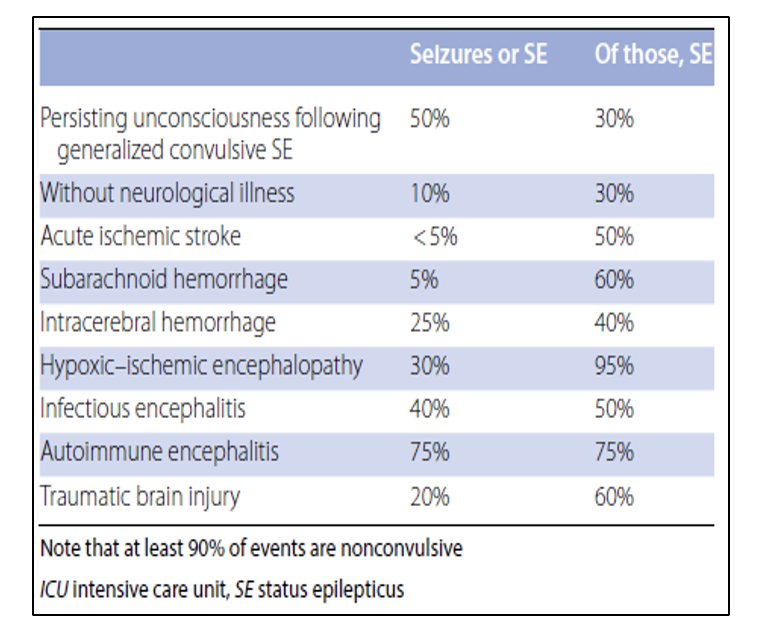
Mentre il monitoraggio EEG continuo (cEEG) è fortemente raccomandato per i pazienti che ricevono anestetici per il trattamento dello stato epilettico, la durata minima dell’EEG nei pazienti con sospetto NCSE è ancora in discussione. Anche se sono necessarie fino a 48 ore di registrazione per il rilevamento 95% delle crisi epilettiche e SE nei pazienti in terapia intensiva, l’outcome clinico non sembra essere significativamente influenzato dal cEEG rispetto all’EEG ripetuto di routine. Nonostante una sensibilità significativamente più elevata in termini di rilevamento di eventi ictali, pattern EEG ritmici o periodici e le più frequenti modifiche terapeutiche il monitoraggio EEG continuo non è stato associato ad un miglioramento della sopravvivenza a 6 mesi rispetto all’EEG standard ripetuto routinariamente.
Per stratificare il rischio di ulterori crisi si può utilizzare lo score 2HELPS2B (frequenza > 2 Hz; scariche epilettiformi; scariche epilettiformi periodiche indipendenti lateralizzate o bilaterali or “lateralized rhythmic delta activity”; caratteristiche “plus”; storia di crisi epilettiche; and “brief potentially ictal rhythmic discharges”).
La durata ottimale dell’EEG si può valutare con l’algoritmo TERSE (time-dependent electroclinical risk stratification for SE) che valuta l’alterazione dello stato di coscienza, precedenti episodi critici, anomalie epilettiformi EEG e/o pattern periodici o ritmici.
1.8 Neuroradiologia
L’obiettivo principale della neuroradiologia in un paziente con RSE/SRSE è quello di identificare l’eziologia; una lesione potenzialmente epilettogena può far prendere in considerazione l’intervento chirurgico d’urgenza per RSE/SRSE nei centri in cui è disponibile tale competenza. Tuttavia, l’interpretazione degli studi di risonanza magnetica (MRI) nelle fasi iniziali di un RSE/SRSE può essere difficile a causa di modifiche legate alle crisi epilettiche o al trattamento; ad esempio l’edema vasogenico può talvolta indicare un’eziologia sottostante, mentre l’edema citotossico rappresenta spesso un compromesso dell’integrità neuronale causato da RSE/SRSE.
È anche importante valutare i fattori confondenti, ad esempio, la vigabatrina può essere associata sia a iperintensità in T2 che a restrizione alla diffusione, prevalentemente nel corpo calloso e nelle strutture grigie profonde. Nello studio FEBSTAT, in circa il 10% dei bambini con un singolo episodio di crisi febbrile il neuroimaging ha documentato un’alterazione di segnale nella regione dell’ippocampo. Dopo un anno, 86% ha mostrato perdita di volume dell’ippocampo e il 71% segni di sclerosi ippocampale, sottolineando la necessità di una neuroimaging longitudinale per accertare lesioni neuronali nei pazienti con RSE/SRSE.
Bibliografia
- Trinka E, Cock H, Hesdorffer D, Rossetti AO, Scheffer IE, Shinnar S, Shorvon S, Lowenstein DH. A definition and classification of status epilepticus–Report of the ILAE Task Force on Classification of Status Epilepticus. Epilepsia. 2015 Oct;56(10):1515-23. doi: 10.1111/epi.13121. Epub 2015 Sep 4. PMID: 26336950.
- Trinka E, Leitinger M. Management of Status Epilepticus, Refractory Status Epilepticus, and Super-refractory Status Epilepticus. Continuum (Minneap Minn). 2022 Apr 1;28(2):559-602. doi: 10.1212/CON.0000000000001103. PMID: 35393970.
- Shorvon S, Ferlisi M. The treatment of super-refractory status epilepticus: a critical review of available therapies and a clinical treatment protocol. Brain. 2011 Oct;134(Pt 10):2802-18. doi: 10.1093/brain/awr215. Epub 2011 Sep 13. PMID: 21914716.
- Grover EH, Nazzal Y, Hirsch LJ. Treatment of Convulsive Status Epilepticus. Curr Treat Options Neurol. 2016 Mar;18(3):11. doi: 10.1007/s11940-016-0394-5. PMID: 26920416.
- Kantanen AM, Reinikainen M, Parviainen I, Ruokonen E, Ala-Peijari M, Bäcklund T, Koskenkari J, Laitio R, Kälviäinen R. Incidence and mortality of super-refractory status epilepticus in adults. Epilepsy Behav. 2015 Aug;49:131-4. doi: 10.1016/j.yebeh.2015.04.065. Epub 2015 Jul 2. PMID: 26141934.
- Kantanen AM, Kälviäinen R, Parviainen I, Ala-Peijari M, Bäcklund T, Koskenkari J, Laitio R, Reinikainen M. Predictors of hospital and one-year mortality in intensive care patients with refractory status epilepticus: a population-based study. Crit Care. 2017 Mar 23;21(1):71. doi: 10.1186/s13054-017-1661-x. PMID: 28330483; PMCID: PMC5363025.
- Muhlhofer WG, Layfield S, Lowenstein D, Lin CP, Johnson RD, Saini S, Szaflarski JP. Duration of therapeutic coma and outcome of refractory status epilepticus. Epilepsia. 2019 May;60(5):921-934. doi: 10.1111/epi.14706. Epub 2019 Apr 7. PMID: 30957219; PMCID: PMC6571024.
- Yuan F, Damien C, Gaspard N. Prognostic scores in status epilepticus: A systematic review and meta-analysis. Epilepsia. 2023 Jan;64(1):17-28. doi: 10.1111/epi.17442. Epub 2022 Nov 11. PMID: 36271624.
- Sairanen JJ, Kantanen AM, Hyppölä HT, Kälviäinen RK. Outcome of status epilepticus and the predictive value of the EMSE and STESS scores: A prospective study. Seizure. 2020 Feb;75:115-120. doi: 10.1016/j.seizure.2019.12.026. Epub 2020 Jan 3. PMID: 31945716.
- Valton L, Benaiteau M, Denuelle M, Rulquin F, Hachon Le Camus C, Hein C, Viguier A, Curot J. Etiological assessment of status epilepticus. Rev Neurol (Paris). 2020 Jun;176(6):408-426. doi: 10.1016/j.neurol.2019.12.010. Epub 2020 Apr 21. PMID: 32331701.
- Wickstrom R, Taraschenko O, Dilena R, Payne ET, Specchio N, Nabbout R, Koh S, Gaspard N, Hirsch LJ; International NORSE Consensus Group. International consensus recommendations for management of New Onset Refractory Status Epilepticus (NORSE) including Febrile Infection-Related Epilepsy Syndrome (FIRES): Summary and Clinical Tools. Epilepsia. 2022 Aug 11;63(11):2827–39. doi: 10.1111/epi.17391. Epub ahead of print. PMID: 35951466; PMCID: PMC9826478.
- Sheikh Z, Hirsch LJ. A practical approach to in-hospital management of new-onset refractory status epilepticus/febrile infection related epilepsy syndrome. Front Neurol. 2023 May 12;14:1150496. doi: 10.3389/fneur.2023.1150496. PMID: 37251223; PMCID: PMC10213694.
Dott.ssa Chiara Ferrazzoli
Università degli Studi di Roma Tor Vergata