Sono Matteo Benini, collega specializzando di Neurologia di Bologna del terzo anno. Mi è stato chiesto, e di ciò ne sono grato, di provare a passare in rassegna le mie osservazioni, le elucubrazioni, gli stati d’animo che hanno attraversato me e tanti colleghi che come me hanno vissuto con maggiore vicinanza l’esperienza dei reparti con pazienti COVID in questi ultimi mesi. Spero di parlare come portavoce di tutti costoro, ma anche come ambasciatore della testimonianza professionale ed umana di ogni medico ed ogni collega italiano che si è trovato all’interno di questo turbinio sociale, che ci ha sradicati da quella quotidianità a cui, chi più, chi meno era allignato. Poiché non si trova in prima linea soltanto chi ha vissuto questa esperienza fisicamente, tangibilmente, bensì lo si è tutti, dal momento che il sistema sanitario nazionale, emblema a noi tanto caro e che ostinatamente difendiamo, è un organo che necessità di ognuno per ottemperare al suo buon funzionamento.
Con l’avvenire dell’emergenza, il nostro reparto di Neurologia di Bologna dell’ospedale Bellaria è stato drasticamente ridimensionato in posti letto, lasciando posto ad un presidio di Malattie Infettive preposto all’accoglienza dei pazienti infettati dal virus. Io ed i miei colleghi specializzandi abbiamo dato il nostro contributo a questo nuovo reparto e tutt’ora molti miei colleghi ed amici lavorano lì. A fine marzo mi è stato domandato se volessi andare a dare il mio aiuto presso un reparto di paziente COVID positivi con malattie neurologiche, che era appena stato aperto presso lo Spedali Civili di Brescia, ed ho accettato.
Per chi ha lavorato presso reparti con pazienti COVID positivi, quello che descriverò nelle prossime righe sarà pleonastico, tuttavia, a mio avviso, è funzionale per comprendere quello che ha determinato professionalmente, particolarmente per il neurologo, questa nuova esperienza, ossia un totale stravolgimento della nostra visione del paziente e dell’approccio clinico con esso.
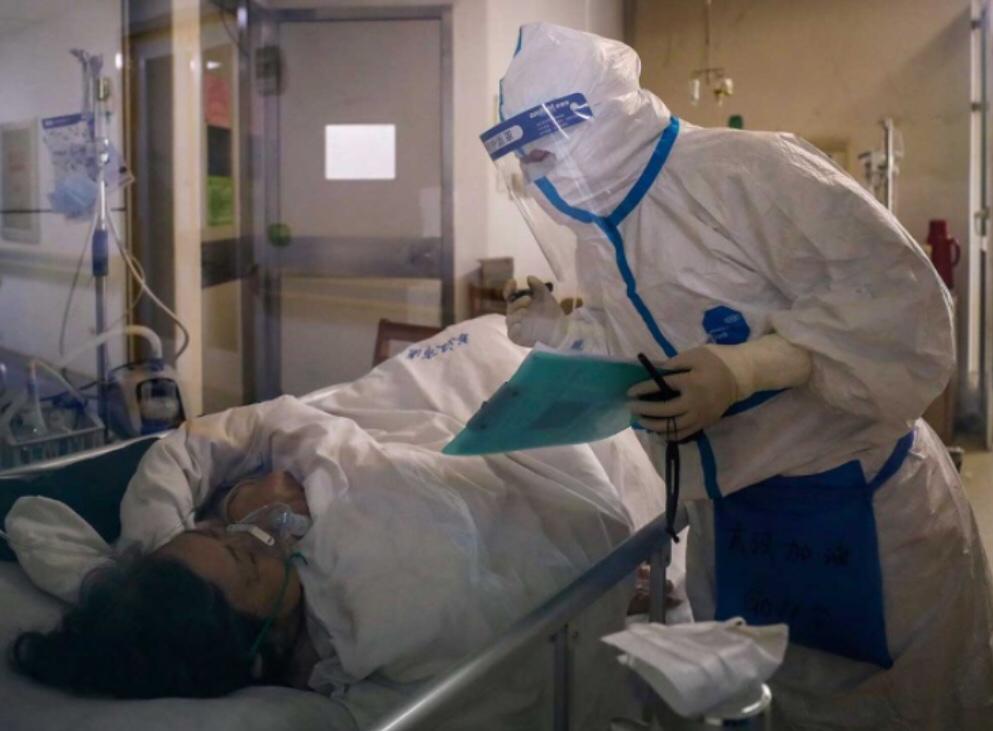
Il reparto COVID è inaccessibile a parenti o altri congiunti. Tutto il personale veste presidi usa e getta (mascherina, copricapo, divisa), che vengono indossati in una preposta area di vestizione\svestizione. Solo gli occhi rimangono accessibili alla vista esterna, ultimo anelante brandello di umanità e comunicazione con gli altri.
Le porte delle stanze sono chiuse e durante il giro visite, le terapie infermieristiche o altre urgenze, vi accede soltanto un individuo alla volta del personale, il quale deve bardarsi ulteriormente con camice sterile, mascherina, visiera e doppio guanto. Gli altri elementi del personale attendono fuori dalla porta, che deve stare aperta il minor tempo possibile, ascoltando ciò che viene detto dal collega dentro la stanza che visita i pazienti. Coloro che sono all’esterno della stanza riescono a vedere chi c’è all’interno attraverso minute feritoie rettangolari, le quali spesso permettono la visione soltanto dei parametri che scintillano nei monitor collegati ai pazienti.
Della maggior parte dei pazienti non si riesce a scorgere neppure il volto da parte chi si trova all’esterno. Quando colui che è assegnato ad entrare nelle stanze deve recarsi da una stanza all’altra, costui ogni volta deve igienizzarsi le mani e quindi cambiarsi il paio di guanti più superficiale con uno pulito. I colleghi lo aiutano aprendo e chiudendo le porte che egli deve varcare, al fine di ridurre il meno possibile i contatti con le superfici della parte ‘pulita’. Perché così è organizzato il reparto, in una dicotomia tra “infetto-non infetto”, “pulito-sporco”, tra i quali le commistioni devono essere ridotte all’essenziale.
Le stanze ospitano al massimo due pazienti. I pazienti, in base al risultato dei loro tamponi, degli esami di laboratorio e dell’imaging polmonari, vengono suddivisi in due categorie: sospetti e positivi. E devo ammettere che, particolarmente all’inizio della mia permanenza in questo reparto, alle volte questa differenziazione risultava tutt’altro che delineata, e molti pazienti ricadevano in un limbo in cui vi erano varie gradazioni di sospetto di infezione da COVID di non facile determinazione. Ciò non è risultato all’inizio ed anche oggi, dopo quasi un mese e mezzo di aperura di questo reparto, un problema di poco conto, soprattutto per l’organizzazione dei posti letto, in quanto, come ben intenderete, i sospetti sono positivi fino a prova contraria, eppure non possono giacere in stanza con positivi.
L’organizzazione delle camere è stata gravata da un continuo turbinio di spostamenti, rimaneggiamenti, migrazione di un paziente da una camera all’altra, al fine di rendere più efficienti le capacità del reparto, riversando un imponente lavoro sulle salde spalle di infermieri ed OSS. Fortunatamente, col tempo sono state create delle flowchart, con la collaborazione degli infettivologi, per delineare meglio lo spettro di positività e negatività. Le stanze dei pazienti all’esterno sono stigmatizzate con dei pannelli plastificati che contengono o la lettera ‘S’, che sta per ‘sospetto’, o quella ‘P’, che sottintende la parola ‘positivo’. La prima di colore giallo accesso, la seconda di rosso porpora.
Una volta terminato il giro letti, l’operatore si sveste all’interno dell’ultima stanza in cui si è recato e quindi si lava in un locale preposto alla igienizzazione.
Gli operatori passano continuamente ad igienizzare ogni superficie, da porte, maniglie, tavoli, a pavimenti, sedie e scrivanie. Nulla è lasciato al caso e l’efficienza è molto alta e meticolosa.
Questo sono due pennellate che provano a descrivere brevemente l’organizzazione di questo reparto, che non penso non sia molto dissimile da altri reparti adibiti all’accoglienza dei pazienti COVID sparsi per l’Italia (a Bologna è alquanto similare).
Vorrei tralasciare, in questa breve dissertazione, il rapporto paziente-parente; non per noncuranza o menefreghismo, in quanto non si può definire con parola umana quanto sia avvilente osservare questi paziente spegnersi spesso non solo incapaci di poter dare degno commiato ai propri cari, di poter vedere gli occhi delle gioie della loro vita un’ultima volta; ma (e questa per me è una tragedia ben più amara) a questi sventurati pazienti non è data neppure la fortuna di scorgere il volto delle persone che li assistono e tentano a fare del loro meglio per curarli con dolcezza negli ultimi attimi della loro vita.
Metaforicamente ci hanno insigniti dell’appellativo di ‘angeli’ o di ‘eroi’. Per quei pazienti penso che siamo più simili ad automi, a voci metalliche, ovattate sotto le vitree condense di visiere e mascherine; a ectoplasmi dalla cute fredda e sintetica, di chi ti tocca con mano di plastica; senza un volto, o almeno con un viso che ha come unica, livida e speranzosa sfumatura di umanità, due piccoli occhi. E la speranza è che quei due occhi possano assurgere a due fari, a fiaccole amorevoli, a unici compagni di viaggio che li prendano per mano in questa ultima fatica della vita. Questo penso sia il cordoglio più snervante; dolore di fronte a cui l’impotenza risulta un padrone inaffrontabile ed insostenibile: il non poter mirare il volto e lo stato d’animo di chi si prende cura di te.
Desidero soffermarmi più profusamente sul il ruolo che abbiamo dovuto ricopre noi, aspiranti neurologi, in questo tsunami professionale. Uno sconvolgimento che ci ha toccato forse più visceralmente rispetto ad ogni altro medico specialista. Non so il motivo per cui ognuno di voi si sia innamorato di questa disciplina, della neurologia. Spero intimamente, anzitutto, che voi ne siate innamorati. Dal canto mio, io sono stato affascinato da questa materia, anzi oserei dire rapito, in virtù della sua meravigliosa vena ed inclinazione al ragionamento ed alla relazione clinica con il paziente. La neurologia è la clinica a 360 gradi, dalla cefalea, al formicolio, al disturbo del sonno, all’impotenza, alla perdita di coscienza, all’intolleranza al caldo, alla diplopia, al dolore ad una gamba… attinge ad un bacino clinico tanto variegato e poliedrico di cui è arduo trovare un confine. Pensate, facendo un banale esempio, allo spettro enorme dei disturbi del movimento. La diagnosi di un disturbo del movimento è puramente clinica; è anamnesi, osservazione, ispezione ed esame obiettivo. Una moltitudine di patologie, tutt’altro che di poco impatto sociale e personale, serbano il loro nucleo diagnostico nell’esame obiettivo neurologico, nel colloquio con il paziente e nella valutazione clinica (semplici esemplificazioni ne sono la malattia di Parkinson, le distonie, i parkinsonismi atipici).
Ecco quindi, pensate a contestualizzare un neurologo in un reparto COVID. Un reparto in cui, talvolta, risulta arduo osservare per intero le membra del nostro paziente, non potere sviscerare l’intimo della sua anamnesi, non avere l’opportunità di visitare, girare e rigirare il gioiello del paziente che abbiamo davanti, con l’avidità di chi è consapevole che solo così verrà a capo del bandolo del suo mistero diagnostico. Alle volte, di alcuni pazienti non si conoscono neppure i lineamenti del volto o il tono della voce.
In franca sincerità, questo è ciò che mi è mancato di più: il contatto a tutto tondo con i pazienti, il martelletto vibrante sui loro tendini, il diapason (strumento che io, per la verità, utilizzo pochissimo) che accarezza i loro malleoli, l’incitamento a ripetere il famigerato epiteto ‘extraterritorialità’. Mi è mancato l’esame obiettivo neurologico, nelle sue complicatezze e nelle sue ritualità.
Ciò non significa che la neurologia in pazienti COVID possa essere passabile di essere una neurologia di serie B o mediocre; è semplicemente una neurologia differente, che ha modificato il nostro modo di lavorare, di visitare il paziente, necessitando in noi una più distillata sintesi, una analisi più celere, in cui fossero enucleate le problematiche essenziali dovendo avere con il paziente il minor contatto possibile. Non parlerò mai di neurologia ‘grossolana’, perché sarebbe un epiteto fallace, e poiché ho davvero avuto la fortuna di conoscere colleghi validissimi, che non smetterò mai di ringraziare per ciò che mi hanno donato. Tuttavia è stata una sfida umana, prima che clinica, con cui il neurologo ha dovuto misurarsi, che va scandagliata, giacchè non è improbabile che possa lasciare strascichi un’eredità in futuro rispetto a quello che sarà il rapporto medico-paziente.
È ora che chiuda, poiché il dilungarsi crea tedio, ed il tedio poco lascia nello zaino degli interlocutori. Per ciò che concerne più squisitamente la componente neurologica, come è noto, i pazienti COVID positivi presentino una maggiore incidenza di stroke, soprattutto ischemici e secondari a fibrillazione atriale; che essi, con maggiore frequenza rispetto ai soggetti non infetti, presentino un delirium come complicanza della degenza, per lo più con caratteristiche ipercinetiche.
Ciò che affligge è l’altissimo tasso mortalità durante la degenza, particolarmente di pazienti con stroke ischemico, che rasenta il 50%, almeno secondo i dati che sono stati raccolti qua presso lo Spedali Civili di Brescia. Per elucubrazioni su patogenesi o fisiopatologia alla base di tali dati, vi rimando alle centinaia di ipotesi e di studi che affollano Pubmed in questo periodo. Resta il fatto, che i numeri sono enormi, incommensurabili se calati nel contesto dell’Occidente moderno, del suo sussiego e del suo vano e superbo sogno di invincibilità.
Non so se siate mai stati a Berlino, camminando nel ventre di quella città di parallelepipedi squadrati e luccicanti senza nome che imperano nel monumento alla Shoah; pensate all’uguaglianza chirurgica di quelle bare senza nome, senza identità, prive di una singola e personale unicità. Ho provato a immaginarmi se si dovesse edificare un monumento simile per tutti i defunti soli, senza un nome, senza volto (poiché un volto è tale per chi gli possa donare una memoria di vita) che sono stati rastrellati da questa pandemia. Forse, affastellandoli l’uno di fianco all’altro, si campirebbe il suolo di un intero villaggio, forse di una città, o forse di una provincia…non lo so, non lo saprei quantificare e forse neppure la mia immaginazione se lo vuole raffigurare; certi momenti vanno affrontati con la forza del raziocinio prima che con la dolcezza del sentimento. Lao Tzu asseriva: ‘invece di maledire il buio, accendi una candela’. Il mio augurio è che quella provincia sia popolata da candele e non da parallelepipedi marmorei; da candele di speranza, con su scritto il nome della vita di ognuno di noi.
Buon lavoro! Siate sempre forti!
Matteo Benini, Bologna