“La maggior parte di noi tende a ricordare i momenti che definiscono le principali decisioni della vita, gli eventi che producono impressioni indelebili nelle nostre menti. Nella monotonia della nostra esistenza quotidiana, ricordare questi momenti aiuta a darci una prospettiva. Ci aiuta a ricordare perché facciamo ciò che facciamo. Quando ripenso ai momenti cruciali che mi hanno spinto a diventare un neurologo, ricordo sempre una faccia, una faccia sorridente di una ragazza. […] Ero specializzando in medicina interna in India. Era stata una giornata come le altre: pazienti da vedere, procedure da completare e note da scrivere. Tutto stava andando come previsto fino a quando l’ho incontrata. Era una ragazza timida di 17 anni. Era stata mandata dalla clinica ambulatoriale per essere ammessa per la valutazione di una febbre di origine sconosciuta (FUO). Il tirocinante e io abbiamo iniziato il consueto processo di valutazione, iniziando con una storia e un esame fisico. Ha risposto negativamente al nostro enorme inventario di domande. Essendo sempre stato affezionato al cervello, ho fatto un esame neurologico completo, incluso un esame del fondo. Alla fine, non avevamo ancora trovato nulla di anormale. […] I suoi test di laboratorio erano irrilevanti ed io ero sconcertato. Fu allora che successe. Il tirocinante che era con me ha fatto una battuta. Non ricordo ora i dettagli, ma immagino che debba essere stata una battuta divertente perché ha suscitato un sorriso da parte della paziente. Era un sorriso singolare, perché sicuramente era asimmetrico. Visto questo, ho continuato a ripetere l’esame del VII nervo cranico. Le ho chiesto di sorridere e di mostrare i suoi denti, lo ha fatto perfettamente bene. Ero perplesso. Ero sicuro che ci fosse stata asimmetria nel suo sorriso solo pochi secondi fa. Osservandola ancora un po’, me ne accorsi di nuovo: quando sorrise spontaneamente, un lato della sua bocca non si mosse come l’altro. Per me era ancora un enigma: poteva sorridere simmetricamente quando le veniva chiesto di farlo, ma quando sorrideva spontaneamente, aveva una debolezza di un lato del viso. Una breve ricerca mi ha rivelato che avevo a che fare con una paralisi facciale emotiva. Dalla mia lettura, ho appreso che i percorsi che controllano i movimenti facciali emotivi e volontari sono separati. Il percorso che controlla i movimenti facciali emotivi inizia nell’area motoria supplementare (supplementary motor area; SMA) o nella corteccia cingolata e attraverso la porzione anteriore della capsula interna e il talamo alla fine raggiunge il nucleo del faciale nel ponte. […] La risonanza magnetica ha confermato che aveva un ictus talamico, che in letteratura era stato descritto come causa di paralisi facciale emotiva. Abbiamo quindi eseguito un ecocardiogramma e definito la diagnosi di endocardite batterica subacuta. È stata trattata ed è guarita. […] Quel giorno ho aggiunto un nuovo strumento al mio bagaglio di test neurologici: il senso dell’umorismo. Da quel giorno in poi, non considero un esame neurologico completo fino a quando non faccio sorridere il paziente.” – Pavan Barghava. Right Brain: Humor completes the neurologic examination. Neurology, Resident and Fellow Section. 2014.
Questo divertente caso clinico mi ha incuriosito e cercando un po’ in letteratura ho trovato alcune descrizioni di casi simili dovuti a lesioni nelle sedi più disparate. Proverò brevemente a metterle insieme cercando di definire il percorso della via cortico-pontina la cui lesione è responsabile della paralisi facciale emotiva (emotional facial palsy; EFP), “la via del sorriso”.
Come nel caso clinico presentato e come in alcuni altri, l’EFP è un segno caratteristico di infarto talamico antero-laterale (secondariamente ad ischemia dell’arteria tubero-talamica). Le evidenze disponibili in letteratura, inoltre, descrivono la presenza di EFP secondariamente a lesioni della SMA controlaterale e a sclerosi temporale mesiale (STM) controlaterale. Per quanto riguarda quest’ultima, pazienti con epilessia del lobo temporale e STM frequentemente mostrano EFP controlaterale (molto più spesso per sclerosi mesiale temporale sinistra con paresi facciale a destra). Successivamente, Trosch e colleghi hanno riportato un paziente con EFP e infarto striato-capsulare senza interessamento del talamo e, successivamente, utilizzando tecniche di imaging, è stato osservata EFP secondariamente a lesioni del talamo posteriore e del lobo frontale in assenza di lesioni del talamo anterolaterale. Le parti anteriore e posteriore del talamo sono collegate con la porzione basale-temporale e frontale del cervello. L’insieme di queste evidenze supporta l’ipotesi che l’EFP si realizzi a causa dell’interruzione dei collegamenti tra il talamo e i lobi frontali e temporali mesiali e che questi collegamenti si realizzino nel contesto del braccio anteriore della capsula interna (questo è suggerito dai casi di EFP secondari a infarto striato-capsulare; Figura 1).
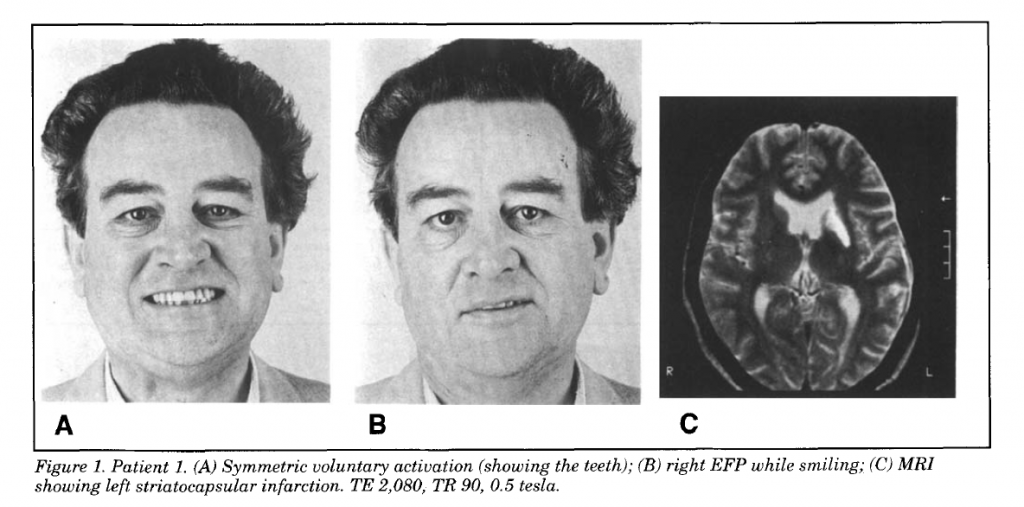
Da: H. C. Hopf, MD; W. Muller-Forell, MD; and N. J. Hopf, MD.
Localization of emotional and
volitional facial paresis. Neurology 1992
Al di sotto del talamo il discorso si complica, nonostante ciò le poche e datate evidenze ci permettono di avanzare alcune ipotesi. L’EFP è stata descritta in presenza di tumori in regione subtalamica e mesencefalica dorsale ed è stata attribuita al coinvolgimento di un piccolo fascio di fibre all’interno del tegmento del mesencefalo dorsale vicino la linea mediana. Il verificarsi di EFP nelle lesioni pontine è stato correlato ad infarto del tegmento pontino dorsolaterale, conformemente al territorio dell’arteria cerebellare superiore (Figura 2). L’uniformità con cui l’EFP non compare nelle classiche sindromi del mesencefalo come la sindrome di Benedikt o Weber e nelle lesioni pontine rostrali è probabilmente collegata alla posizione ventrale di queste lesioni. Le fibre cortico-pontine responsabili del sorriso spontaneo, quindi, discenderebbero in posizione medio-dorsale nel tegmento mesencefalico e dorsale nel tegmento pontino indipendenti dalle fibre cortico-pontine responsabili del sorriso volontario (o piramidale).
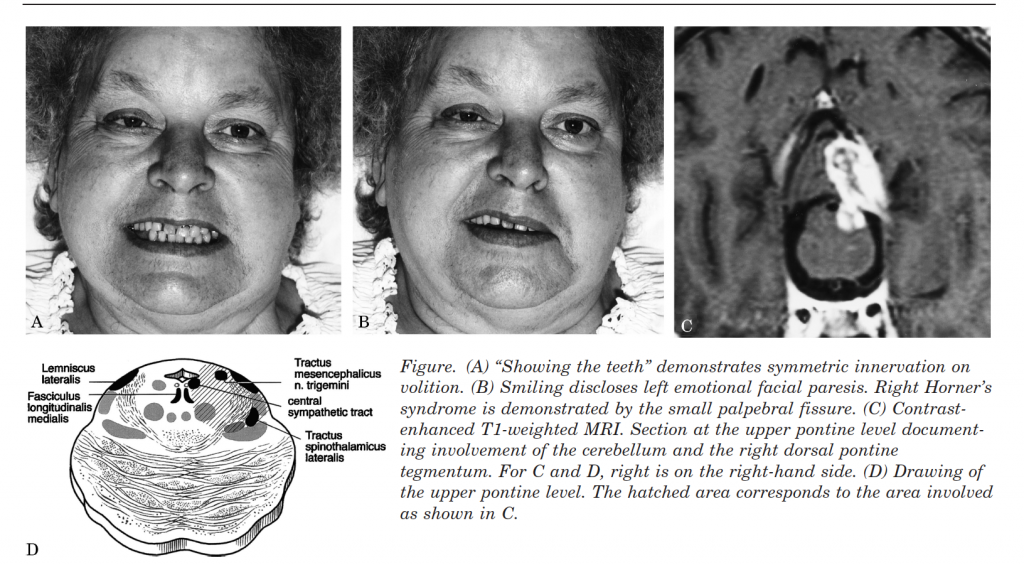
Da: H.C. Hopf, MD, C. Fitzek, MD, J. Marx, MD, P.P. Urban, MD,
F. Thomke, MD.
Emotional facial paresis of pontine origin. Neurology 2000
A questo punto, per descrivere l’ultimo tratto del percorso della via, ci viene in aiuto un caso, unico in letteratura, di EFP secondaria ad infarto nel territorio dell’arteria cerebellare anteriore inferiore omolaterale al lato della lesione.
Classicamente, una lesione rostrale al nucleo del faciale nel ponte provoca una paresi sopranucleare facciale (volitiva) controlaterale, mentre la paresi ipsilaterale del tipo infranucleare risulta da lesioni del ponte infero-laterale (nucleo del VII). Il verificarsi di una paresi facciale sopranucleare in una lesione del ponte inferiore, oltretutto omolateralmente alla lesione, come in quest’ultimo caso, deve essere attenzionato. È stato ipotizzato che le fibre del tratto corticobulbare facciale possano dissociarsi dai tratti piramidali a livello della giunzione pontobulbare e discendere caudalmente nel bulbo, per poi raggiungere il nucleo del faciale controlaterale. Il verificarsi di una paresi facciale sopranucleare controlaterale risulta comunemente dal coinvolgimento di questi percorsi discendenti. Terao e colleghi hanno poi dimostrato che il tratto cortico-bulbare facciale discende fino al terzo superiore del bulbo per poi decussare e risalire verso il terzo inferiore del ponte raggiungendo il nucleo del VII. L’occorrenza di una EFP ipsilateralmente ad una lesione ischemica nel territorio dell’arteria cerebellare anteriore inferiore, come in quest’ultimo caso, può essere rappresentativo del coinvolgimento della parte ascendente del tratto cortico-bulbare facciale. È ritenuto che le fibre corticobulbari facciali discendano nella porzione mediodorsale della base del ponte e le fibre volitive ed emotive convergano forse al di sotto del terzo medio del ponte. Se la spiegazione del EFP ipsilaterale di questo caso dovesse essere valida, questo implicherebbe che le fibre per le emozioni e il controllo volitivo seguano un percorso distinto anche dopo la loro decussazione.
Referenze
- Pavan Barghava. Right Brain: Humor completes the neurologic examination. Neurology 2014.
- Hanns C. Hopf, MD; Wibke Muller-Forell, MD; and Nikolai J. Hopf, MD Localization of emotional and Volitional facial paresis. Neurology 1992.
- Jacob A, Cherian PJ, Radhakrishnan K, Sarma PS. Emotional facial paresis in Temporal lobe epilepsy: its prevalence and lateralizing value. Seizure 2003.
- Hopf HC, Fitzek C, Marx J, Urban PP, Thömke F. Emotional facial paresis of Pontine origin. Neurology 2000.
- Khurana D, Sreekanth VR, Prabhakar S. A case of emotional facial palsy with Ipsilateral anterior inferior cerebellar artery territory infarction. Neurol India 2002.
Gianmarco Abbadessa, Università della Campania Luigi Vanvitelli
gianmarcoabbadessa@gmail.com